Специальная акция «День детского сердца» прошла в Бакулевском центре — ведущей российской кардиоклинике. С Национальным центром сердечнососудистой хирургии был установлен телемост, в ходе которого о своих успехах в лечении пороков детского сердца смогли рассказать кардиохирурги из 30 регионов страны.
Уже не приговор
Во многих регионах сейчас высок уровень детской кардиохирургии. Например, в Краснодаре была проведена уникальная операция на сердце ещё не родившемуся ребёнку. В грудной клетке малыша врачи диагностировали опухоль и жидкость, которая поджимала сердечко — из-за этого он мог родиться значительно раньше срока и, скорее всего, сразу бы умер. Но благодаря операции всё обошлось, и к двум годам малыш достиг уровня развития обычного ребёнка.
В Воронежской области за год выявляют более 250 врождённых пороков сердца, из них около 30% у новорожденных с критическими пороками сердца. В прошлом году детям, большинству из которых было меньше года, провели 183 операции на сердце.
Зависит от порока
Мамы часто интересуются у врачей: каким их ребёнок будет после операции, сможет ли он ходить в детский сад, школу, заниматься физкультурой? Ведь статистика такова, что 71% детей с критическими пороками сердца рискуют умереть в первый год жизни, из них 97% больных современная медицина может помочь выжить. Лучше всего ребёнка оперировать в возрасте ближе к году, когда он немного окрепнет.
«Иногда, чтобы ребёнку жить, с первых суток требуется маленькая дырочка внутри предсердий. Эта операция называется операцией Рашкинда, мы её делаем очень давно, — рассказывает детский кардиолог Елена Коросан. — Под УЗИ-контролем врачи вводят катетер, заводят его в сердечко и с помощью специального устройства делают дырочку между предсердиями. А когда состояние ребёнка стабилизируется, его готовят к радикальной операции. Бывает, что у новорождённого закрыта аорта, и до нижней половины туловища — живота, почек, ног кровь может не дойти. Поэтому помощь нужна очень оперативная».
Выздоровление ребёнка зависит от тяжести порока сердца. Например, дефект межпредсердной перегородки — дырочка между предсердиями, которую хирург закрывает «заплаточкой» — один из самых простых недугов. В первые три-четыре месяца, пока заживает грудная клетка, ребёнка ограничивают в активности. Но уже через год после операции он возвращается к обычной жизни. Тяжёлые комплексные пороки сердца требуют нескольких поэтапных операций и коррекций, чтобы привести сердце в норму.
Врач рассказала, как один малыш перенёс три тяжелейшие операции, после первой долго лежал в реанимации. И вот, через три года она встретила его на спортивной секции. Малыш стал таким активным, что родители решили отдать его заниматься спортом. В больнице рассказали про ещё одного малыша, который был прооперирован лет пять назад. При рождении он весил всего два килограмма, была диагностирована тяжёлая сердечная недостаточность, прогрессировала лёгочная гипертензия. И когда он достиг четырех килограммов, его стали оперировать. Теперь он ничем не отличается от других детей.
Домой через три дня
В отделении кардиохирургии Воронежской областной больницы сейчас лежат около 10 малышей, у каждого из них на груди лейкопластырь, а это значит, что им уже была проведена операция. У полуторагодовалого Омара до операции была выраженная сердечная недостаточность, отдышка, ребёнку давали сильные таблетки.
«Когда я первый раз увидела, как дышит этот ребёнок, было без диагностики понятно, что у него тяжёлый порок сердца, — рассказывает Елена Коросан. — Сначала с помощью препаратов ему скорректировали сердечную недостаточность, выполнили операцию по коррекции дефекта межжелудочковой перегородки, то есть закрыли дырочки между двумя желудочками и сделали пластику митрального клапана. Учитывая размеры сердца, это практически микроскопическая техника, которой наши детские хирурги владеют в совершенстве».
Уже через трое суток после операции малыш лежал в палате вместе с мамой, а ещё через три дня их должны выписать домой.
Как работает система?
Большинство всех пороков сердца у детей (около 72%) диагностируют до рождения. Почему не больше? Как поясняют врачи, не все женщины встают на учёт по беременности, а небольшие дефекты сердца могут быть не видны из-за особенностей положения плода. Если подтверждается порок сердца, женщина находится на особом контроле, и рожает в перинатальном центре.
«Существенный скачок в лечении пороков сердца новорожденным произошёл с открытием перинатального центра в 2011 году, — комментирует воронежский детский кардиохирург Сергей Быков. — Если 10 лет назад пациентов со сложными пороками сердца отправляли в центр Бакулева, то сейчас практически все оперируются у нас. При этом выросло количество операций детям до года. Если мы знаем, что ребёнок родился с пороком сердца, его сразу же смотрит детский кардиолог, выполняется УЗИ сердца, компьютерная томография. В течение суток мы получаем точный диагноз и знаем, какое лечение провести».
«Открытие перинатального центра серьёзно облегчило задачу транспортировки новорождённых, так как здания расположены на одной территории, — добавляет Елена Коросан. — Для этого нужны транспортировочные кувезы — они позволяют поддерживать нужную температуру и влажность. В ту минуту, когда малыша доставляют к нам, у нас уже готово подогретое место. В отделении реанимации имеется специальное оборудование для новорожденных».
Но есть и проблемы. Как отмечает главный кардиохирург регионального департамента здравоохранения, руководитель кардиохирургического центра областной больницы Сергей Ковалёв, пока не отлажена система детской реабилитации.
«Много детей проходят не одну, а несколько операций, к которым нужно готовить — для этого должны быть специализированные отделения, — считает врач. — В регионе уже работает программа по реабилитации сердечников, есть программа для перенёсших инсульт. А вот подобной детской реабилитации пока нет, а она нужна».

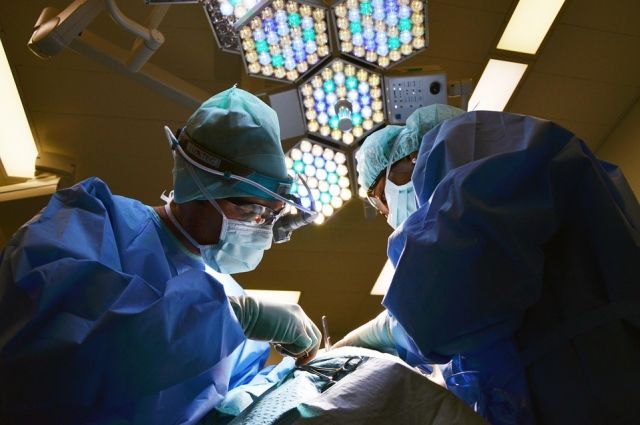







 Пороки сердца у малышей. Как выявить и вылечить?
Пороки сердца у малышей. Как выявить и вылечить?  Кардиолог: «После 40 лет каждый должен ежегодно проверять сердце»
Кардиолог: «После 40 лет каждый должен ежегодно проверять сердце»  Белгородские сельские врачи помогут пациентам бороться со стрессом
Белгородские сельские врачи помогут пациентам бороться со стрессом